Apakšējo ekstremitāšu venozās sistēmas anatomisko struktūru raksturo liela mainīgums. Vēnu sistēmas uzbūves individuālo īpatnību zināšanām ir liela nozīme instrumentālo izmeklējumu datu novērtēšanā un pareizas ārstēšanas metodes izvēlē.
Apakšējo ekstremitāšu vēnas ir sadalītas virspusējās un dziļās. Apakšējo ekstremitāšu virspusējo vēnu sistēma sākas no kāju pirkstu venozajiem pinumiem, veidojot pēdas dorsuma venozo tīklu un pēdas ādas muguras velvi. No tā rodas mediālās un sānu malējās vēnas, kas attiecīgi pāriet uz lielajām un mazākajām saphenous vēnās. Lielā sapenveida vēna ir garākā ķermeņa vēna, tajā ir no 5 līdz 10 vārstuļu pāriem, un tās parastais diametrs ir 3-5 mm. Tas rodas kājas apakšējā trešdaļā mediālā epikondila priekšā un paceļas kājas un augšstilba zemādas audos. Cirkšņa zonā lielā sapenveida vēna aizplūst augšstilba vēnā. Dažreiz lielo sapenveida vēnu uz augšstilba un kājas var attēlot divi vai pat trīs stumbri. Mazā sapenveida vēna sākas kājas apakšējā trešdaļā gar tās sānu virsmu. 25% gadījumu tas ieplūst popliteālajā vēnā popliteālās bedres rajonā. Citos gadījumos mazā sapenveida vēna var pacelties virs popliteālās dobuma un ieplūst augšstilba kaula, lielajā vēnā vai augšstilba dziļajā vēnā.
Pēdas dorsuma dziļās vēnas sākas ar pēdas muguras pleznas vēnām, kas ieplūst pēdas muguras vēnu velvē, no kurienes asinis ieplūst priekšējās stilba kaula vēnās. Kājas augšējās trešdaļas līmenī stilba kaula priekšējās un aizmugurējās vēnas saplūst, veidojot popliteālo vēnu, kas atrodas sāniski un nedaudz aiz tā paša nosaukuma artērijas. Popliteālās bedres rajonā mazā sapenveida vēna un ceļa locītavas vēnas ieplūst popliteālajā vēnā. Augšstilba dziļā vēna parasti ieplūst augšstilba vēnā 6-8 cm zem cirkšņa krokas. Virs cirkšņa saites šis trauks saņem epigastrālo vēnu, dziļo vēnu, kas ieskauj gūžas kaulu, un pāriet ārējā gūžas vēnā, kas saplūst ar iekšējo gūžas vēnu krustu gūžas locītavā. Sapārotā kopējā gūžas vēna sākas pēc ārējo un iekšējo gūžas vēnu saplūšanas. Labās un kreisās kopējās gūžas vēnas saplūst, veidojot apakšējo dobo vēnu. Tas ir liels trauks bez vārstiem, 19-20 cm garš un 0,2-0,4 cm diametrā. Apakšējā dobajā vēnā ir parietāli un viscerāli zari, pa kuriem asinis plūst no apakšējām ekstremitātēm, rumpja lejasdaļas, vēdera dobuma orgāniem un mazā iegurņa.
Perforējošās (komunikācijas) vēnas savieno dziļās vēnas ar virspusējām. Lielākajai daļai no tiem ir virsfasciāli izvietoti vārstuļi, pateicoties kuriem asinis no virspusējām vēnām pārvietojas uz dziļajām. Ir tiešas un netiešas perforējošas vēnas. Tiešie tieši savieno dziļo un virspusējo vēnu tīklus, netiešie – netieši, tas ir, vispirms ieplūst muskuļu vēnā, kas pēc tam ieplūst dziļajā vēnā.
Lielākā daļa perforējošo vēnu rodas no pietekām, nevis no lielās sapenveida vēnas stumbra. 90% pacientu ir kājas apakšējās trešdaļas mediālās virsmas perforējošo vēnu nekompetence. Apakšstilbā visbiežāk tiek novērota Koketa perforējošo vēnu nekompetence, kas savieno lielās sapenveida vēnas (Leonardo vēnu) aizmugurējo atzarojumu ar dziļajām vēnām. Augšstilba vidējā un apakšējā trešdaļā parasti ir 2-4 visnoturīgākās perforējošās vēnas (Dodd, Gunter), kas tieši savieno lielās sapenveida vēnas stumbru ar augšstilba vēnu. Ar varikozas mazās sapenveida vēnas transformāciju visbiežāk tiek novērotas nekompetentas kājas vidējās, apakšējās trešdaļas un sānu malleolu rajonā.
Slimības klīniskā gaita
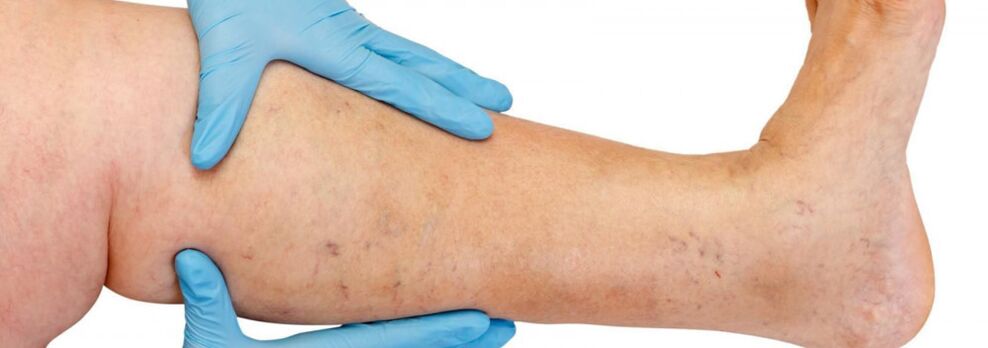
Galvenokārt varikozas vēnas rodas lielās, retāk mazās aizmugures vēnas sistēmā un sākas ar vēnas stumbra pietekām uz kājām. Dabiskā slimības gaita sākotnējā stadijā ir diezgan labvēlīga; pirmos 10 gadus un vairāk, ja neskaita kosmētisku defektu, pacientus var netraucēt nekas. Pēc tam, ja netiek veikta savlaicīga ārstēšana, sāk parādīties sūdzības par smaguma sajūtu, nogurumu kājās un to pietūkumu pēc fiziskas slodzes (ilgas pastaigas, stāvēšana) vai pēcpusdienā, īpaši karstajā sezonā. Lielākā daļa pacientu sūdzas par sāpēm kājās, bet pēc detalizētas aptaujas var atklāt, ka tieši tā ir sāta, smaguma un pilnuma sajūta kājās. Pat ar īsu atpūtu un paaugstinātu ekstremitāšu stāvokli sajūtu smagums samazinās. Tieši šie simptomi raksturo vēnu mazspēju šajā slimības stadijā. Ja mēs runājam par sāpēm, ir jāizslēdz citi cēloņi (apakšējo ekstremitāšu arteriālā mazspēja, akūta vēnu tromboze, locītavu sāpes utt.). Turpmāka slimības progresēšana papildus paplašināto vēnu skaita un izmēra palielināšanai izraisa trofiskus traucējumus, bieži vien sakarā ar nekompetentu perforējošu vēnu pievienošanos un dziļo vēnu vārstuļu nepietiekamību.
Perforējošo vēnu nepietiekamības gadījumā trofiskie traucējumi aprobežojas ar jebkuru no kājas virsmām (sānu, mediālā, aizmugurējā). Trofiskie traucējumi sākotnējā stadijā izpaužas ar lokālu ādas hiperpigmentāciju, pēc tam notiek zemādas taukaudu sabiezēšana (sacietēšana) līdz celulīta attīstībai. Šis process beidzas ar čūlaina-nekrotiska defekta veidošanos, kura diametrs var sasniegt 10 cm vai vairāk un izstiepties dziļi fascijā. Tipiskā venozo trofisko čūlu rašanās vieta ir mediālā malleola zona, bet čūlu lokalizācija apakšstilbā var būt dažāda un daudzkārtēja. Trofisko traucējumu stadijā skartajā zonā rodas smags nieze un dedzināšana; Dažiem pacientiem attīstās mikrobu ekzēma. Sāpes čūlas zonā var nebūt izteiktas, lai gan dažos gadījumos tās ir intensīvas. Šajā slimības stadijā smaguma sajūta un pietūkums kājā kļūst nemainīgs.
Varikozu vēnu diagnostika
Īpaši grūti ir diagnosticēt varikozu vēnu preklīnisko stadiju, jo šādam pacientam var nebūt varikozu vēnu uz kājām.
Šādiem pacientiem kļūdaini tiek noraidīta kāju varikozu vēnu diagnoze, lai gan ir varikozu vēnu simptomi, pazīmes, ka pacienta radinieki cieš no šīs slimības (iedzimta predispozīcija), un ultraskaņas dati par sākotnējām patoloģiskām izmaiņām vēnu sistēmā.
Tas viss var novest pie optimāla ārstēšanas sākuma termiņu nokavēšanas, neatgriezenisku izmaiņu veidošanās vēnu sieniņā un ļoti nopietnu un bīstamu varikozu vēnu komplikāciju rašanās. Tikai tad, kad slimība tiek atpazīta agrīnā preklīniskajā stadijā, kļūst iespējams novērst patoloģiskas izmaiņas kāju vēnu sistēmā ar minimālu terapeitisko iedarbību uz varikozām vēnām.
Izvairīties no dažāda veida diagnostikas kļūdām un noteikt pareizu diagnozi ir iespējams tikai pēc rūpīgas pacienta izmeklēšanas, ko veic pieredzējis speciālists, pareizi interpretējot visas viņa sūdzības, detalizēti analizējot slimības vēsturi un maksimāli izmantojot informāciju par kāju vēnu sistēmas stāvokli, kas iegūta, izmantojot vismodernāko aprīkojumu (instrumentālās diagnostikas metodes).
Dažreiz tiek veikta dupleksā skenēšana, lai noteiktu precīzu perforējošo vēnu atrašanās vietu, identificējot venovenozo refluksu krāsu kodā. Vārstu nepietiekamības gadījumā to vārsti pilnībā pārstāj aizvērties Valsavas manevra vai kompresijas testu laikā. Vārstuļa nepietiekamība izraisa venovenozā refluksa parādīšanos, kas ir augsts caur nekompetentu saphenofemoral savienojumu un zems caur nekompetentām perforējošām kājas vēnām. Izmantojot šo metodi, ir iespējams reģistrēt reverso asins plūsmu caur nekompetenta vārsta noslīdējušām lapiņām. Tāpēc diagnoze ir daudzpakāpju vai daudzlīmeņu. Parastā situācijā diagnoze tiek veikta pēc ultraskaņas diagnostikas un flebologa pārbaudes. Taču īpaši sarežģītos gadījumos pārbaude jāveic pa posmiem.
- Pirmkārt, rūpīgu pārbaudi un nopratināšanu veic ķirurgs flebologs;
- ja nepieciešams, pacients tiek nosūtīts uz papildu instrumentālām izpētes metodēm (dupleksā angioskenēšana, fleboscintigrāfija, limfoscintigrāfija);
- pacientiem ar blakusslimībām (osteohondroze, varikoza ekzēma, limfovenoza mazspēja) tiek piedāvāta vadošo speciālistu konsultantu konsultācija par šīm slimībām) vai papildu izpētes metodes;
- visus pacientus, kuriem nepieciešama operācija, vispirms konsultē operējošais ķirurgs un, ja nepieciešams, anesteziologs.
Ārstēšana
Konservatīvā ārstēšana ir indicēta galvenokārt pacientiem, kuriem ir kontrindikācijas ķirurģiskai ārstēšanai: vispārējā stāvokļa dēļ, ar nelielu vēnu paplašināšanos, kas rada tikai kosmētiskas neērtības, vai arī tad, ja ķirurģiska iejaukšanās tiek atteikta. Konservatīvās ārstēšanas mērķis ir novērst turpmāku slimības attīstību. Šādos gadījumos pacientiem jāiesaka pārsiet skarto virsmu ar elastīgo saiti vai valkāt elastīgās zeķes, periodiski novietot kājas horizontālā stāvoklī, kā arī veikt īpašus vingrinājumus pēdai un apakšstilbam (locīšana un pagarināšana potītes un ceļa locītavās), lai aktivizētu muskuļu-venozo sūkni. Elastīgā kompresija paātrina un uzlabo asinsriti augšstilba dziļajās vēnās, samazina asiņu daudzumu vēnās, novērš tūsku veidošanos, uzlabo mikrocirkulāciju un palīdz normalizēt vielmaiņas procesus audos. Pārsiešana jāsāk no rīta, pirms izkāpšanas no gultas. Pārsējs tiek uzklāts ar nelielu sasprindzinājumu no kāju pirkstiem līdz augšstilbam, ar obligātu papēža un potītes locītavas satvērienu. Katrai nākamajai pārsēja kārtai jāpārklājas ar iepriekšējo. Ieteicams izmantot sertificētu medicīnisko trikotāžu ar individuālu kompresijas pakāpes izvēli (no 1 līdz 4). Pacientiem jāvalkā ērti apavi ar cietām zolēm un zemiem papēžiem, jāizvairās no ilgstošas stāvēšanas, smaga fiziska darba un darba karstās un mitrās vietās. Ja darba aktivitātes rakstura dēļ pacientam ilgstoši jāsēž, tad kājas jānovieto paaugstinātā stāvoklī, zem kājām novietojot speciālu vajadzīgā augstuma statīvu. Vēlams nedaudz staigāt ik pēc 1-1,5 stundām vai stāvēt uz pirkstiem 10-15 reizes. Iegūtās ikru muskuļu kontrakcijas uzlabo asinsriti un palielina venozo aizplūšanu. Miega laikā kājas jānovieto paaugstinātā stāvoklī.
Pacientiem ieteicams ierobežot ūdens un sāls uzņemšanu, normalizēt ķermeņa svaru, periodiski lietot diurētiskos līdzekļus un zāles, kas uzlabo vēnu tonusu. Saskaņā ar indikācijām tiek nozīmētas zāles, kas uzlabo mikrocirkulāciju audos. Ārstēšanai ieteicams lietot nesteroīdos pretiekaisuma līdzekļus.
Fizikālajai terapijai ir nozīmīga loma varikozu vēnu profilaksē. Nekomplicētām formām noderīgas ūdens procedūras, īpaši peldēšana, siltas (ne augstākas par 35°) kāju vannas ar 5-10% galda sāls šķīdumu.
Kompresijas skleroterapija
Joprojām tiek apspriestas indikācijas injekciju terapijai (skleroterapijai) varikozām vēnām. Metode sastāv no sklerozējošā līdzekļa ievadīšanas paplašinātajā vēnā, tās tālākas saspiešanas, desolācijas un sklerozes. Mūsdienu zāles, ko lieto šiem nolūkiem, ir diezgan drošas, t.i., ekstravazāli ievadot, neizraisa ādas vai zemādas audu nekrozi. Daži speciālisti skleroterapiju izmanto gandrīz visu veidu varikozām vēnām, bet citi pilnībā noraida šo metodi. Visticamāk, patiesība ir kaut kur pa vidu, un jaunām sievietēm ar slimības sākuma stadiju ir jēga izmantot injekcijas ārstēšanas metodi. Vienīgais ir tas, ka viņi ir jābrīdina par recidīvu iespējamību (lielāku nekā ar ķirurģisku iejaukšanos), nepieciešamību ilgstoši (līdz 3-6 nedēļām) pastāvīgi valkāt fiksējošu kompresijas saiti un iespējamību, ka pilnīgai vēnu sklerozei var būt nepieciešamas vairākas sesijas.
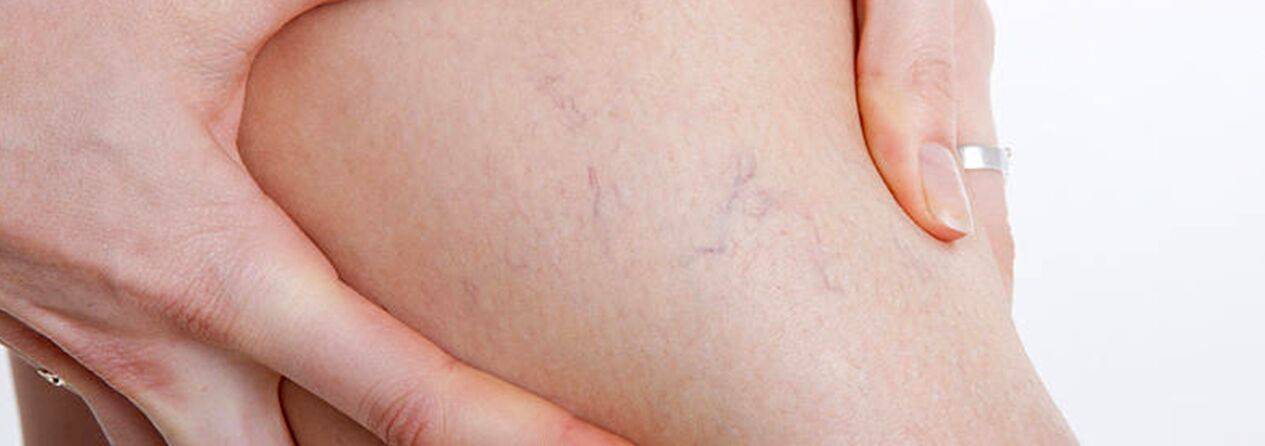
Pacientu grupā ar varikozām vēnām jāiekļauj pacienti ar telangiektāzijām (“zirnekļa vēnām”) un mazo vēnu tīklveida vēnām, jo šo slimību attīstības cēloņi ir identiski. Šajā gadījumā kopā ar skleroterapiju varat arī perkutāna lāzera koagulācija, bet tikai pēc dziļo un perforējošo vēnu bojājumu izslēgšanas.
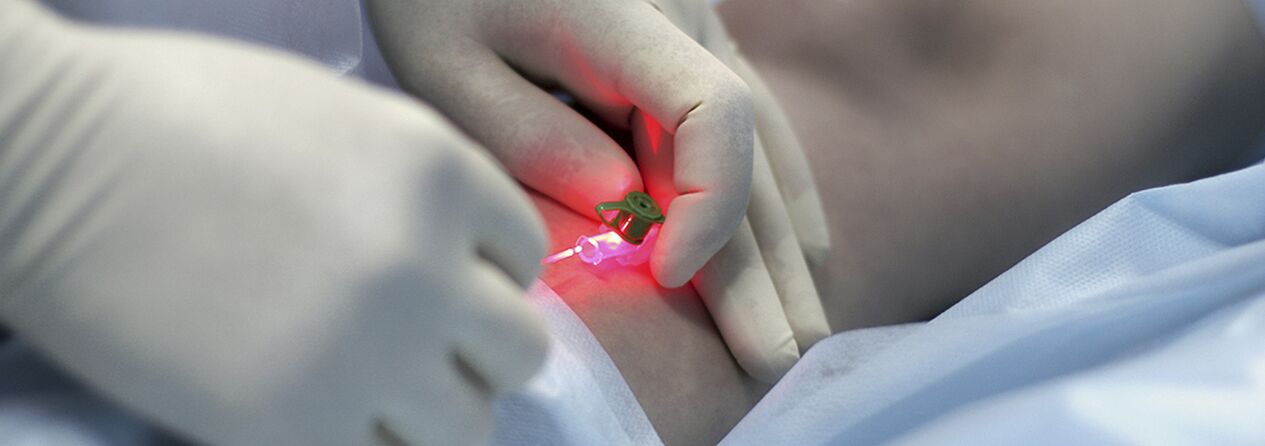
Perkutānā lāzera koagulācija (PLC)
Šī ir metode, kuras pamatā ir selektīvās fotokoagulācijas (fototermolīzes) princips, kas balstās uz dažādu ķermeņa vielu atšķirīgu lāzera enerģijas absorbciju. Metodes īpatnība ir šīs tehnoloģijas bezkontakta raksturs. Fokusējošā galva koncentrē enerģiju ādas asinsvadā. Hemoglobīns traukā selektīvi absorbē noteikta viļņa garuma lāzera starus. Lāzera iedarbībā asinsvada lūmenā notiek endotēlija iznīcināšana, kas noved pie asinsvadu sieniņu līmēšanas.
PLK efektivitāte ir tieši atkarīga no lāzera starojuma iespiešanās dziļuma: jo dziļāks ir trauks, jo lielākam jābūt viļņa garumam, līdz ar to PLK indikācijas ir diezgan ierobežotas. Kuģiem, kuru diametrs pārsniedz 1,0-1,5 mm, visefektīvākā ir mikroskleroterapija. Ņemot vērā zirnekļa vēnu plašo un sazaroto izplatību uz kājām un asinsvadu mainīgo diametru, šobrīd aktīvi tiek izmantota kombinētā ārstēšanas metode: pirmajā posmā tiek veikta skleroterapija vēnām, kuru diametrs ir lielāks par 0,5 mm, pēc tam ar lāzeru tiek noņemtas atlikušās mazāka diametra “zvaigznes”.
Procedūra ir praktiski nesāpīga un droša (nav izmantota ādas atvēsināšana un anestēzijas līdzekļi), jo ierīces gaisma pieder pie redzamās spektra daļas, un gaismas viļņa garums ir veidots tā, lai ūdens audos nevārītos un pacients nesaņemtu apdegumus. Pacientiem ar paaugstinātu sāpju jutību ieteicams iepriekš uzklāt krēmu ar lokālu anestēzijas efektu. Eritēma un pietūkums izzūd 1-2 dienu laikā. Pēc kursa, apmēram divas nedēļas, dažiem pacientiem apstrādātā ādas zona var kļūt tumšāka vai gaišāka, kas pēc tam pazūd. Cilvēkiem ar gaišu ādu izmaiņas ir gandrīz nemanāmas, bet pacientiem ar tumšu ādu vai spēcīgu iedegumu šādas īslaicīgas pigmentācijas risks ir diezgan augsts.
Procedūru skaits ir atkarīgs no gadījuma sarežģītības – asinsvadi atrodas dažādos dziļumos, bojājumi var būt nelieli vai aizņemt diezgan lielu ādas virsmu, taču parasti ir nepieciešamas ne vairāk kā četras lāzerterapijas sesijas (katra 5-10 minūtes). Maksimālais rezultāts tik īsā laikā tiek sasniegts, pateicoties ierīces gaismas impulsa unikālajai “kvadrātveida” formai; tas palielina tā efektivitāti salīdzinājumā ar citām ierīcēm, arī samazina blakusparādību iespējamību pēc procedūras.
Ķirurģiskā ārstēšana
Operācija ir vienīgā radikālā ārstēšanas metode pacientiem ar apakšējo ekstremitāšu varikozām vēnām. Operācijas mērķis ir likvidēt patoģenētiskos mehānismus (veno-venozo refluksu). Tas tiek panākts, noņemot lielās un mazās sapenveida vēnas galvenos stumbrus un sasienot nekompetentās saziņas vēnas.
Varikozo vēnu ķirurģiskajai ārstēšanai ir simts gadu ilga vēsture. Iepriekš, un daudzi ķirurgi to dara joprojām, tika izmantoti lieli iegriezumi gar varikozām vēnām un vispārējā vai spinālā anestēzija. Pēdas pēc šādas “miniflebektomijas” paliek mūža atgādinājums par operāciju. Pirmās vēnu operācijas (saskaņā ar Šadē, pēc Madelunga teiktā) bija tik traumatiskas, ka no tām nodarītais kaitējums pārsniedza varikozu vēnu radīto kaitējumu.
1908. gadā amerikāņu ķirurgs Babkoks nāca klajā ar zemādas vēnu vilkšanas metodi, izmantojot stingru metāla zondi ar olīvu. Uzlabotā veidā šī operācijas metode varikozu vēnu noņemšanai joprojām tiek izmantota daudzās valsts slimnīcās. Varikozas vēnas tiek noņemtas, izmantojot atsevišķus iegriezumus, kā to ieteicis ķirurgs Narats. Tādējādi klasisko flebektomiju sauc par Babcock-Narat metodi. Flebektomijai pēc Babkoka-Narata ir trūkumi - lielas rētas pēc operācijas un traucēta ādas jutība. Darba spējas samazinās uz 2-4 nedēļām, kas apgrūtina pacientu piekrišanu varikozu vēnu ķirurģiskai ārstēšanai.
Flebologi ir izstrādājuši unikālu tehnoloģiju varikozu vēnu ārstēšanai vienas dienas laikā. Sarežģīti gadījumi tiek operēti, izmantojot kombinētā tehnoloģija. Galvenie lielie varikozie stumbri tiek noņemti ar inversiju, kas ietver minimālu iejaukšanos, veicot mini iegriezumus (no 2 līdz 7 mm) ādā, kas praktiski neatstāj rētas. Minimāli invazīvas tehnikas izmantošana ietver minimālu audu traumu. Šīs operācijas rezultāts ir varikozu vēnu likvidēšana ar izcilu estētisku rezultātu. Kombinētā ķirurģiskā ārstēšana tiek veikta ar pilnu intravenozu vai spinālo anestēziju ar maksimālo hospitalizācijas periodu līdz 1 dienai.
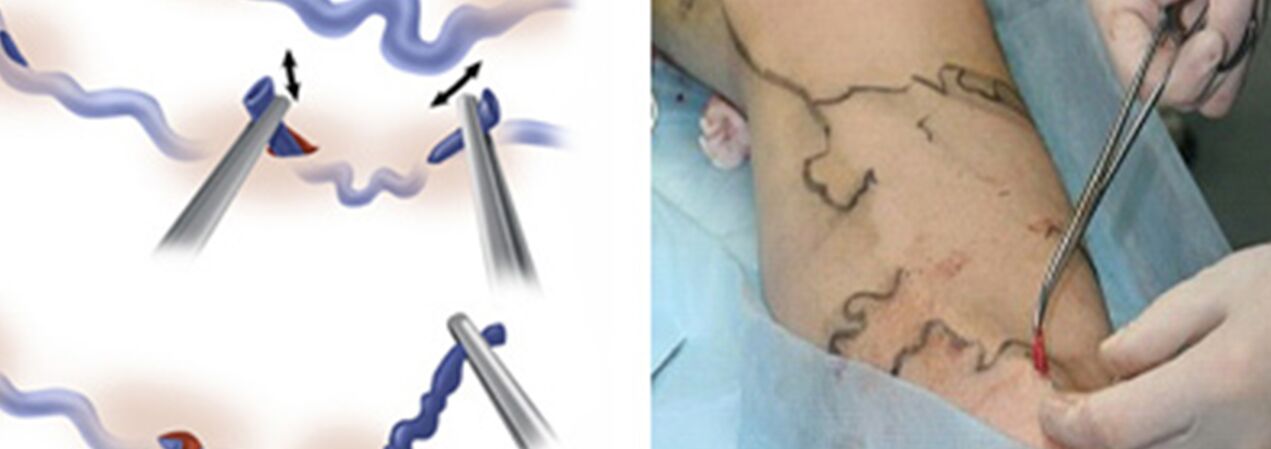
Ķirurģiskā ārstēšana ietver:
- Krosektomija - šķērsojot vietu, kur lielās sapenveida vēnas stumbrs ieplūst dziļo vēnu sistēmā;
- Stripēšana ir varikozas vēnas fragmenta noņemšana. Tiek noņemta tikai varikoza vēna, nevis visa (kā klasiskajā versijā).
Patiesībā miniflebektomija aizstāja Narat tehniku galveno vēnu varikozo pieteku likvidēšanai. Iepriekš pa varikozes gaitu veica ādas iegriezumus no 1-2 līdz 5-6 cm, caur kuriem tika izolētas un izņemtas vēnas. Vēlme uzlabot intervences kosmētisko rezultātu un vēnas noņemt nevis ar tradicionāliem griezumiem, bet gan ar mini griezumiem (punkcijām), piespieda ārstus izstrādāt instrumentus, kas ļauj veikt gandrīz to pašu, izmantojot minimālu ādas defektu. Tā radās dažāda izmēra un konfigurācijas flebektomijas “āķu” komplekti un īpašas lāpstiņas. Un parastā skalpeļa vietā ādas caurduršanai sāka izmantot skalpeļus ar ļoti šauru asmeni vai diezgan liela diametra adatas (piemēram, adata, ko izmanto venozo asiņu ņemšanai analīzei ar diametru 18G). Ideālā gadījumā punkcijas zīme ar šādu adatu pēc kāda laika ir praktiski neredzama.
Dažas varikozu vēnu formas tiek ārstētas ambulatorā veidā vietējā anestēzijā. Minimālā trauma miniflebektomijas laikā, kā arī zems iejaukšanās risks ļauj šo operāciju veikt dienas stacionārā. Pēc minimālas novērošanas klīnikā pēc operācijas pacientu var patstāvīgi nosūtīt mājās. Pēcoperācijas periodā tiek uzturēts aktīvs dzīvesveids, tiek veicināta aktīva pastaiga. Pārejoša darbnespēja parasti ilgst ne vairāk kā 7 dienas, tad ir iespēja uzsākt darbu.
Kad tiek izmantota mikroflebektomija?
- Ja lielās vai mazās sapenveida vēnas varikozo stumbru diametrs ir lielāks par 10 mm;
- Pēc pārciesta galveno zemādas stumbru tromboflebīta;
- Pēc stumbru rekanalizācijas pēc cita veida ārstēšanas (EVLT, skleroterapija);
- Ļoti lielu atsevišķu varikozu vēnu likvidēšana.
Tā var būt gan neatkarīga operācija, gan kombinētas varikozu vēnu ārstēšanas sastāvdaļa, kas apvienota ar vēnu lāzerterapiju un skleroterapiju. Lietošanas taktika tiek noteikta individuāli, vienmēr ņemot vērā pacienta vēnu sistēmas ultraskaņas dupleksās skenēšanas rezultātus. Mikroflebetomiju izmanto, lai noņemtu dažādu vietu vēnas, kas ir mainījušās dažādu iemeslu dēļ, tostarp uz sejas. Profesors Varadi no Frankfurtes izstrādāja savus ērtos instrumentus un formulēja mūsdienu mikroflebektomijas pamatpostulātus. Varadi flebektomijas metode nodrošina izcilus kosmētiskos rezultātus bez sāpēm vai hospitalizācijas. Tas ir ļoti rūpīgs, gandrīz juvelierizstrādājumu darbs.
Pēc vēnu operācijas
Pēcoperācijas periods pēc parastās “klasiskās” flebektomijas ir diezgan sāpīgs. Dažreiz lielas hematomas rada bažas, un rodas pietūkums. Brūču dzīšana ir atkarīga no flebologa ķirurģiskās tehnikas; dažreiz ir limfas noplūde un ilgstoša pamanāmu rētu veidošanās; bieži pēc lielas flebektomijas paliek jutīguma zudums papēža zonā.
Turpretim pēc miniflebektomijas brūcēm nav nepieciešama šūšana, jo tās ir tikai punkcijas, nav sāpju, un praksē nav novēroti ādas nervu bojājumi. Tomēr šādus flebektomijas rezultātus sasniedz tikai ļoti pieredzējuši flebologi.






















